埼玉県三郷市にある総合病院です。
埼玉県三郷市にある総合病院です。
整形外科は骨・関節のみならず、脊髄・末梢神経・筋肉・靭帯など診察対象の広い診療科です。また小児から成人・高齢者まであらゆる年齢層が対象となり、その病態・治療は多種多様です。手術は勿論のこと、薬やブロック注射などの保存治療、リハビリテーションを組み合わせた治療を行います。
当院では、脊椎脊髄疾患による痛み、しびれ、神経麻痺、歩行障害など様々な症状でお悩みの患者さまに対し、専門的な治療を行っています。脊椎脊髄疾患の場合、保存治療が可能なケースも多く存在しますので、まず、薬物療法や点滴、ブロック注射など、原因や症状によって様々な治療法を組み合わせます。十分な保存治療を行った上、症状の推移を確認し、痛みやしびれが改善しない、または麻痺が進行した場合、手術を選択します。
手術は数ある治療法の一つであり、すべての患者さまに当てはまるわけではありません。プラス面、マイナス面が存在するため、“治療選択の設計士”として、最終的には、病態および治療法を患者様にご理解いただいたうえ、決定いたします。手術には大きく分けて、①神経の圧迫を取り除く『椎間板摘出術』や『椎弓形成術(椎弓切除術)』、②脊椎の変形や不安定性を取り除く『椎体固定術』があります。同一病名であっても、患者さまの症状、今後起こりうる変化、画像所見などにより、手術法は異なります。手術治療を要する場合は、他科とも連携をとり、また複雑な病態や難治性疾患に対しては、近隣の病院に紹介し、治療方針を決定する場合もあります。患者さま一人ひとりに最適な治療法を選択し、超高齢社会に適応した早期リハビリテーション、早期社会復帰を目指していきます。

保存療法

手術療法
神経根ブロック
椎間板内酵素注入療法
椎間板とは腰の骨(腰椎)の間にあり、クッションの役割をしている軟骨です。これが何らかの原因で変性し、神経の方に突出もしくは脱出した状態をヘルニアといいます。典型的な症状は、腰痛のあとに出現する、左右どちらかの臀部や下肢のしびれ痛みです。ヘルニアの多くは薬やブロック注射などの保存治療が可能ですが、増強する痛みや下肢筋力低下に対しては、手術を行います。また最近では、椎間板内酵素注入療法という、メスを入れない治療も取り入れております。
椎間板は繊維輪と髄核でできていて、
背骨をつなぐクッションの役目をしています。
その一部が出てきて神経を圧迫すると症状が出ます
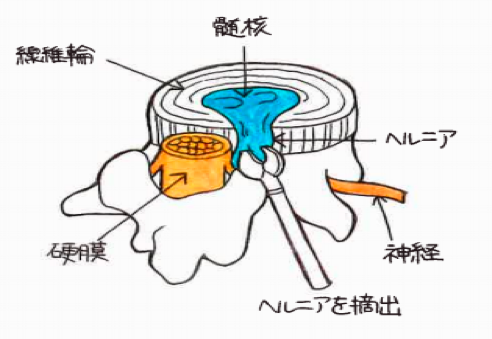
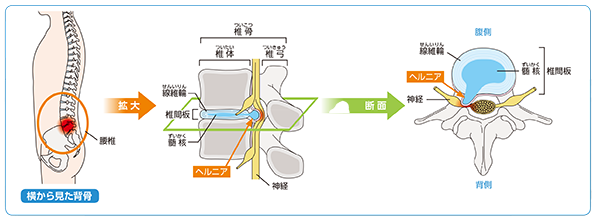
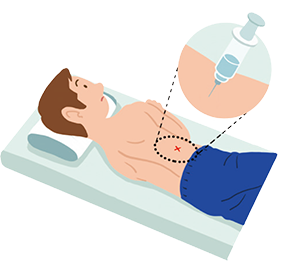
出典:「関節が痛い.com」
頚椎にも腰椎同様、椎間板が存在します。頚椎椎間板ヘルニアの症状はヘルニアの存在する場所、大きさなどにより異なりますが、通常、頚部や肩甲骨付近の痛み、上肢の痛みしびれ、握力低下などです。歩行障害や排尿障害を伴うこともあります。MRI で診断し、保存治療で症状が改善されない場合、頚椎前方もしくは後方手術が選択されます。
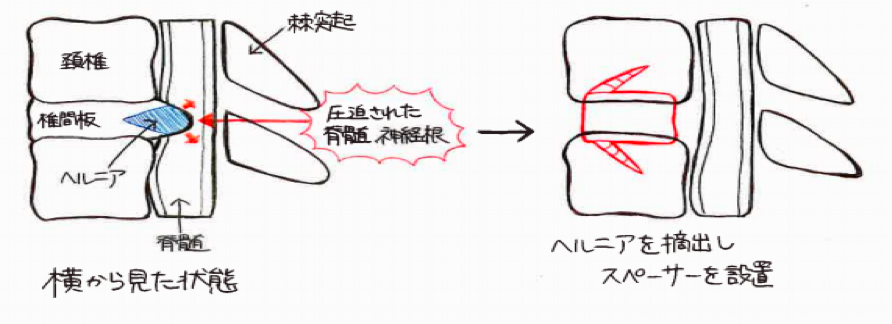

首の骨(頚椎)や椎間板、靭帯の変性により、頚椎を通る脊髄という中枢神経が圧迫され、様々な症状を呈します。両手のしびれ、箸やボタンかけが不自由になる、歩きにくくなるなどが代表的な症状です。MRI やCTで診断が可能です。発症初期のものであれば、経過をみる場合もありますが、症状が進行する場合は手術が必要です。頚椎の骨を形成し、脊髄の通り道を拡大することにより、症状回復の可能性があります。
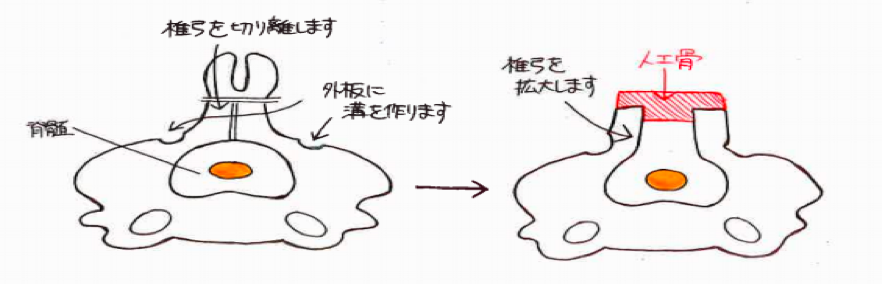
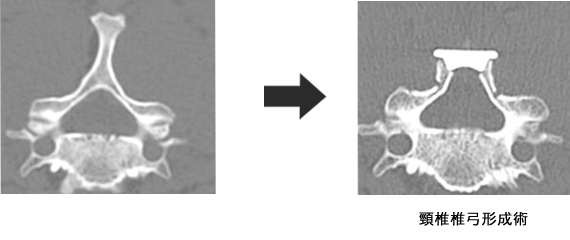
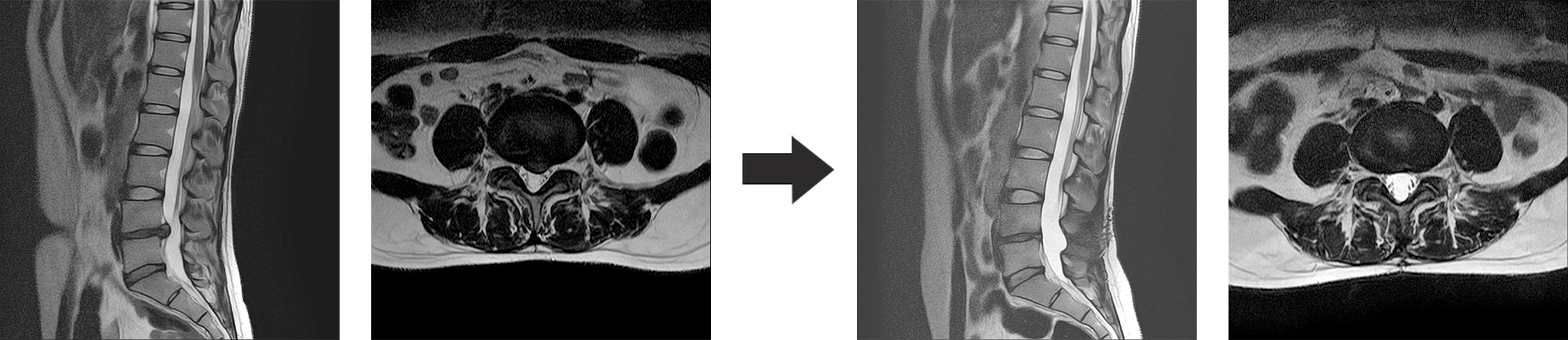
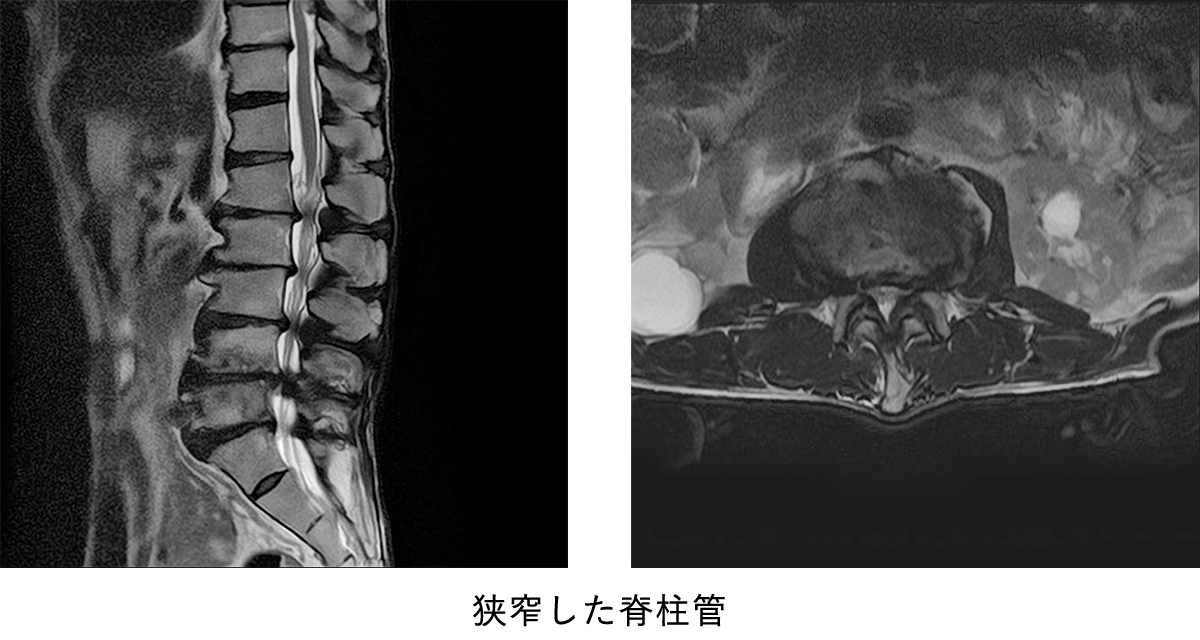
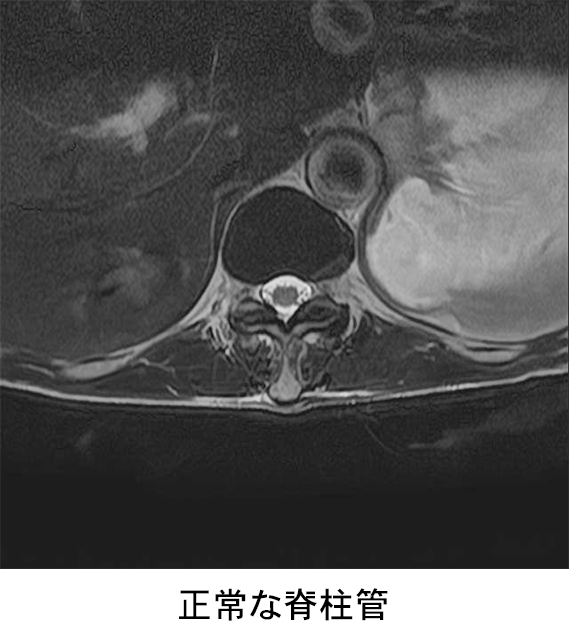
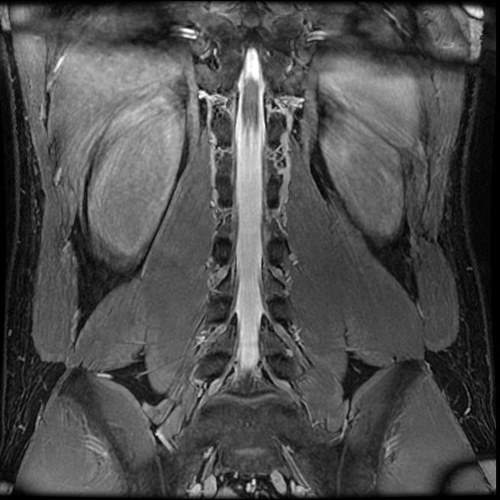
脊髄とは脳から四肢などへ様々な命令を伝えるワイヤーの束の様なものですが、これが脊椎(背骨)の腰の部分で圧迫を受けて、下肢のしびれなどを起こしている病態を腰部脊柱管狭窄症と呼びます。 正式には腰の部分の神経は馬尾と呼ばれていますが、馬尾やその枝の通り道(脊柱管)が狭くなっているために、馬尾やその枝が周囲から圧迫を受けているという病態です。(図1)
腰部脊柱管狭窄症の最も典型的な症状は、歩行時に下肢のしびれや痛みが出てくるために長い距離を続けて歩くことが出来ないというもので、座って少し休むと再び歩ける様になるのが特徴です。これを間欠性跛行(かんけつせいはこう)と呼びます。また、自転車に乗ることは問題なく、シルバーカーや買い物かごを押しながら前かがみになって歩くと、より長い距離を歩けるというのも特徴です。
狭窄の程度や場所によっては、じっとしている時から下肢の痛みやしびれを伴う場合もありますが、通常腰痛は強くありません。
診断にはMRIという検査が有用です。MRIは磁気を用いて行う検査で放射線を用いないため、体への被爆は全くありません。下肢の動脈閉塞症(動脈硬化による)でも腰部脊柱管狭窄症と同様の症状となるため、下肢血管病変の検査も診断上必要です。
治療としては、狭窄の程度や場所にもよりますが、まずは手術以外の治療を試み、それでも改善が乏しい場合には手術を行うという順番になります。手術以外の治療として、消炎鎮痛剤の経口または注射による投与(ブロック注射)、血流改善薬の経口または点滴投与などを行うのが一般的です。これらの治療でも改善が乏しく下肢痛やしびれの増強、麻痺(脱力)の進行、排尿後にまだ尿が完全に出し切れない感じ(残尿感)、便秘などの膀胱直腸障害が認められる場合には手術になります。
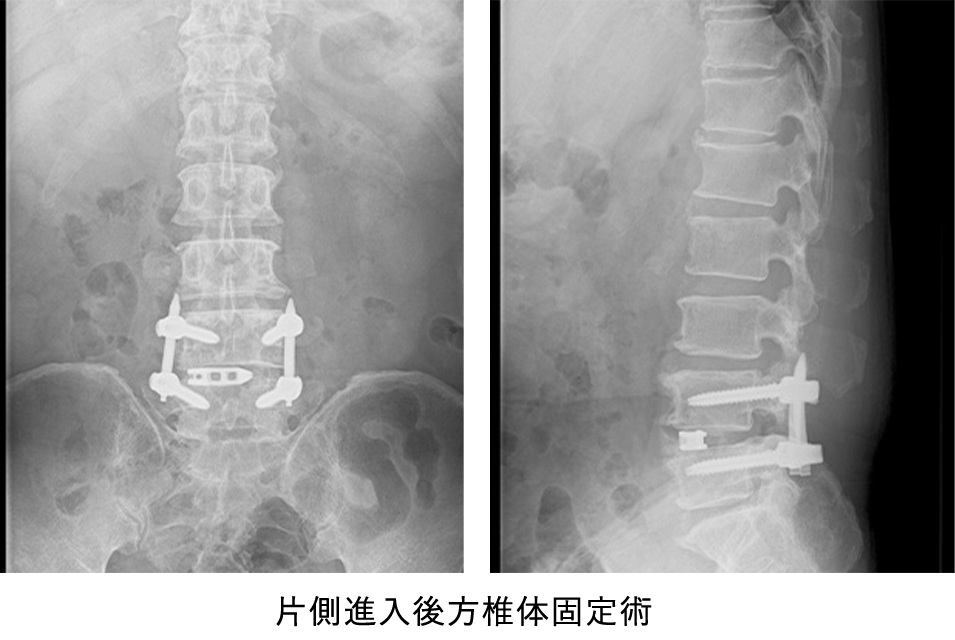
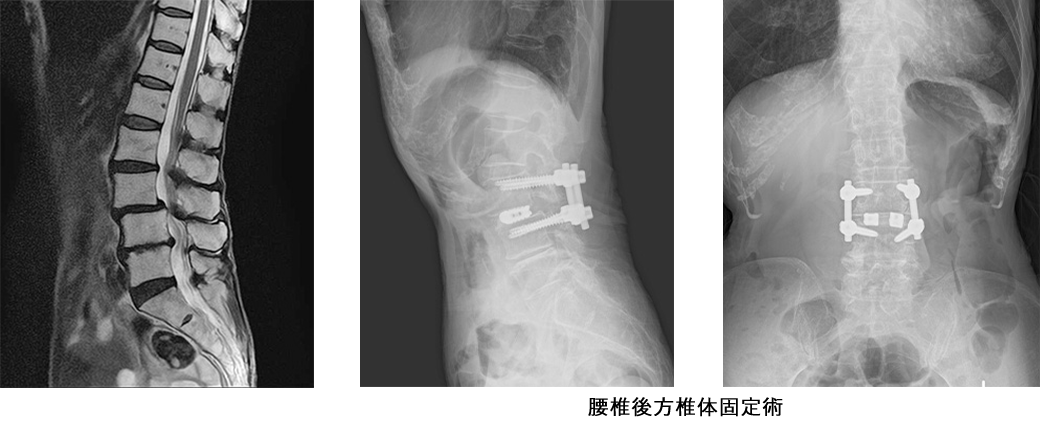
手術では、脊柱管周囲の骨を部分的に削ることなどによって馬尾やその枝に対する圧迫を取って、脊柱管を拡げます。当院では傍脊柱筋を温存する棘突起縦割式椎弓形成術を採用し低侵襲手術に努めております。腰の骨は通常5個ありますが、それらをつなげる椎間板というクッションの役割を果たしている部分のダメージが大きく、不安定性(ぐらつき)が強い場合には、腰の安定性を得るために骨を移植して金属を使用した固定術を追加する場合があります。いずれの手術でも手術翌日には離床し、早期リハビリテーションを開始し、可能な限り短期間入院での治療を試みます。
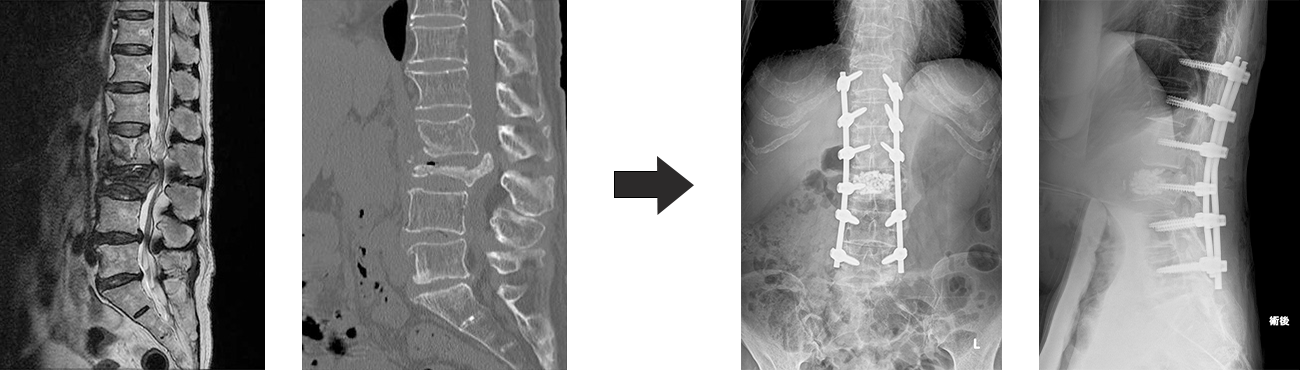
腰椎分離症というのは、脊椎(せぼね)の関節突起間部といわれる部位で本来つながっているべき骨の連続性が絶たれてしまっている(分離している)疾患です。主に 5番目の腰椎に生じ、スポーツを行う学童期に多く発生することから、原因は腰にかかる繰り返しの外力による疲労骨折と考えられております。本疾患の主な症状は腰痛ですが、運動時以外はあまり症状がないことが多いため、放置される例も少なくありません。しかし早期診断には X 線だけでなく、CTやMRIなどの検査が必要です。お子さんに運動時の腰痛が生じた場合には早期に診断し治療を開始する事が重要です。分離症が放置された場合、隣り合った脊椎との間の安定性が損なわれてしまうため骨と骨との位置関係にずれが生じる事があります。この状態を腰椎分離すべり症と言います。すべりがひどくなると下肢の痛みやしびれが出現することもあり、時に手術が必要になることもあります。
変性すべり症は、腰椎が前後にずれてしまう病気で、中年以降で好発し、第 4 番目の腰椎によく生じます。原因は明らかではありませんが、多くは加齢とともに腰椎の椎間板やその周りの関節・靭帯が緩み、腰椎が不安定性(ぐらつき)を伴ってずれるようになり、すべりが進行していきます。腰痛は軽い場合もありますが、すべりが進行すると脊柱管の狭窄による間欠性跛行を認めたり、末期になると安静時にも下肢の痛みやしびれが出現することがあります。治療は下肢の疼痛やしびれが強い場合、ブロック療法などを試みますが、投薬治療を含めてこれらの保存療法で改善の得られない症例では、神経の除圧術や脊椎固定術等の手術が必要となることがあります。
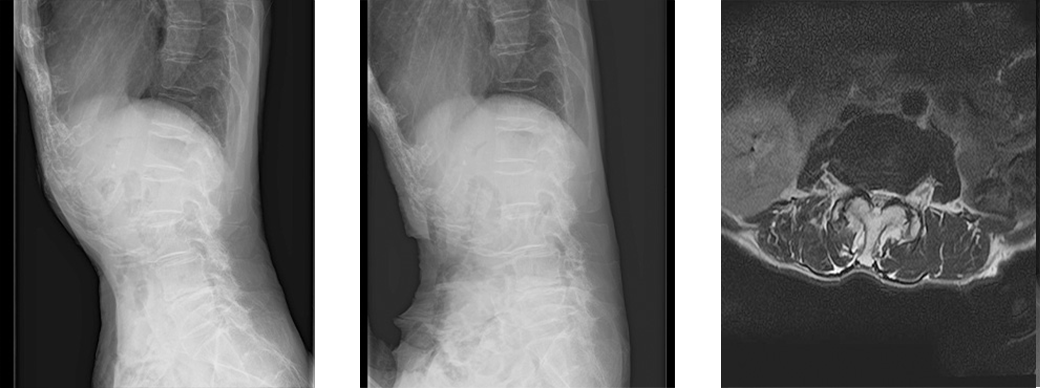
骨粗鬆症は骨の吸収と形成のバランスが崩れて、骨量が減少し弱くなった状態を言います。骨粗鬆症になると骨がすかすかになるだけでなく、骨の質も変化するため、骨が脆くなります。骨のバランスは女性ホルモンの影響をうけるため、女性では閉経後に多く見られます。骨粗鬆症で脆くなった脊椎に生じた骨折を椎体骨折と言います。
骨粗鬆症が進行すると、転倒などの外傷がなくても前かがみ動作や物を持ち上げたりする日常生活で椎体骨折を生じる場合があります。骨折すると背中や腰に激痛を生じます。
一度骨折を起こすと次々に起こりやすくなることから、骨折に対する初期治療だけでなく骨粗鬆症の予防が重要と考えます。
骨密度検査で骨量の減少がみられる場合、骨の量を増やしたり、骨を強くする作用のある薬物を投与します。また既に椎体骨折を生じてしまった場合には、コルセットを使用して痛みを和らげたり脊椎変形の防止に努めます。しかし骨が癒合せず、痛みが持続する場合には、潰れた椎体をバルーンで膨らませて拡げ、そこにセメントを注入する治療( BKP)を 行うこともあります。
骨折した骨の不安定性や変形のため、神経が障害されて下肢の麻痺を生じた場合は、神経の除圧や固定術を行います。
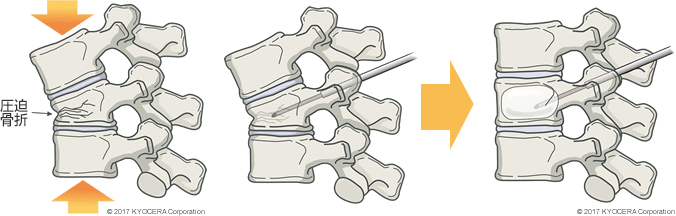
経皮的椎体形成術(BKP)
出典:「関節が痛い.com」
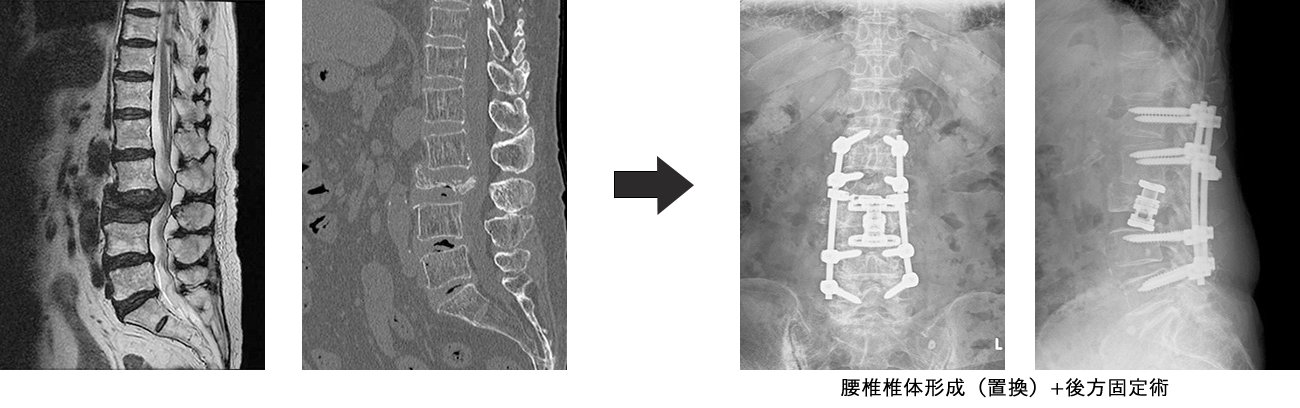
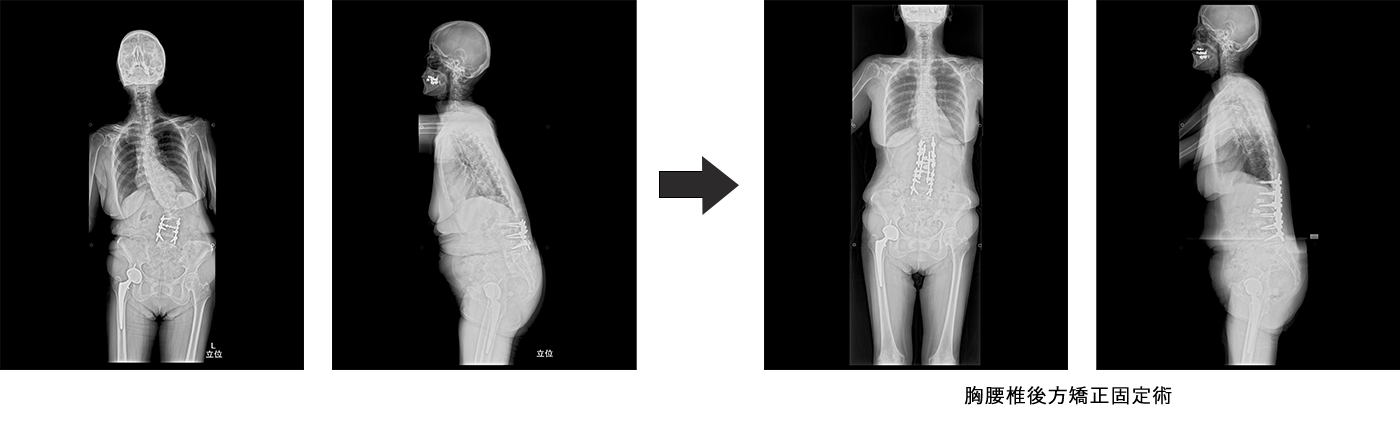
腰椎変性後側弯症は、中年以降に椎間板や椎体の変性によって、体幹筋力の低下を伴い、腰が側方と前方に曲がってくる状態で、腰痛や下肢痛・しびれを生じ、立位バランスが乱れることにより、日常生活動作が制限され、前かがみ姿勢による嚥下障害を合併することがあります。また腰椎固定術後にも生じることがあり、状況に応じて、矯正固定手術が必要になります。
まずはリハビリ治療を最優先に行います。リハビリしても治らない場合に限り手術治療を検討いたします。
他院で診断を受けて治療をどうしたら良いか不安な場合もぜひお気軽にご相談ください。
特に骨折治療はできる限り保存治療で経過を見てまいりますが、他院で手術と言われて不安な場合などはご相談ください。基本的には骨折の治療は、転位が少ない場合には保存治療が選択肢として最優先とすべきと考えます。
特に広範囲腱板断裂に対する上方関節包再建術、胸郭出口症候群に対する第一肋骨切除、外側上顆炎に対するboyd変法は安定した成績を上げることができます。
骨の密度を計測する装置です。
前腕や手での計測のみならず、腰椎や股関節での計測も可能となり、全身で計測することでより精度の高い測定が可能です。
また、全身各部位の骨密度のみならず脂肪量、非脂肪量等の測定もでき肥満症のモニタリングも可能な装置です。

MRlをはじめ、CT、エコー、脊椎脊髄疾患に対するミエログラフィーなどを総合的に診断し治療に役立てています。
X線でわかりづらい骨折もMRlでは鮮明に描写されます。
膝 |
膝 |
腰椎 |
 腰部 腰部
|
| 専門 | 脊椎外科・外傷全般 |
|---|---|
| 出身大学 | 昭和大学 |
| 卒業年度 | 平成8年卒業 |
| 役職 | 副院長 兼 整形外科診療部長 |
| 資格 | 日本整形外科学会整形外科専門医 日本整形外科学会認定脊椎脊髄病医 難病指定医 身体障害者福祉法第15条指定医師 小児運動器疾患指導管理医師 |
首や腰のヘルニア、腰部脊柱管狭窄症など脊椎疾患を中心に診療を行っています。
患者様お一人お一人にあった最適な治療法を一緒に見つけていきましょう。
| 専門 | 脊椎外科・外傷全般 |
|---|---|
| 出身大学 | 昭和大学 |
| 卒業年度 | 平成12年卒業 |
| 役職 | 脊椎外科部長 |
| 資格 | 日本整形外科学会整形外科専門医 日本整形外科学会認定脊椎脊髄病医 日本脊椎脊髄病学会認定脊椎脊髄外科指導医 難病指定医 脊椎脊髄外科専門医 昭和大学整形外科兼任講師 医学博士 |
懇切丁寧な医療を思いやりをもって提供できるようにしたいと思っておりますので宜しくお願い致します。

| 専門 | 股関節・膝関節の人工関節手術 整形外科一般外傷 |
|---|---|
| 出身大学 | 聖マリアンナ医科大学 |
| 卒業年度 | 平成22年 |
| 資格 | 日本整形外科学会整形外科専門医 医学博士 |
股関節と膝関節の人工関節手術、および一般外傷を担当します。人工関節手術、人工骨頭は船橋整形外科病院で習得した前方進入法で行います。
前方進入法は股関節周囲筋を切離せずに手術が可能なため、ほとんどの患者様が手術翌日に歩行練習が可能となります。骨粗鬆症に伴う大腿骨頚部骨折にも有利な手術法です。
痛みなどお困りの症状があれば、お気軽にご相談ください。

| 専門 | 整形外科 |
|---|---|
| 出身大学 | 埼玉医科大学 |
| 卒業年度 | 平成15年 |
| 資格 | 整形外科学会専門医 日本整形外科学会スポーツ医 臨床研修指導医 |
肩関節、肘関節を専門にしています。
前職ではスポーツ選手の診療も行っておりましたので、学生さんをはじめとするスポーツ愛好家の肩肘痛の診療可能です。
肩が挙上しにくい、肩痛が継続している、肘の痛みが継続する場合にはご相談ください。
また、若年患者さんで手が痺れたりスポーツが満足に出来ない、日常生活に困っている痺れなどありましたらご相談ください。

| 出身大学 | 昭和大学 |
|---|---|
| 卒業年度 | 平成19年 |
| 得意分野 | 外傷 |
| 資格 | 整形外科専門医 博士号 日本整形外科学会 日本手の外科学会 東日本整形災害学会 |
初期研修終了後、大学医局に入局し、一般整形外科・外傷等の治療に携わってきました。地域の方々をはじめ、沢山の方がいきいきとなるための一助となれるように頑張りますので何卒よろしくお願いいたします。

※表は横にスクロールします
| 整形外科 | 診察室 | 月 | 火 | 水 | 木 | 金 | 土 | |
|---|---|---|---|---|---|---|---|---|
| ♢脊椎外来 ※第1久保村、 第2・5小川、 第3鵜之沢、第4相原 |
午前 | 16 | ♢尾又 弘晃 | 尾又 弘晃 | 白土 崇輝 | 森岡 健 | 岡崎 洋之 | 雨宮 正樹 |
| 処置室2 | 中村 裕介 | 岩永 真人 | 星野 傑 | 橘 哲也 | 相原 利男 | 非常勤※ | ||
| 17 | 松丸 聡 | - | - | 横井 隆明 | 林 直輝 | - | ||
| 午後 | 16 | 岡崎 洋之 | 白土 崇輝 | 中村 裕介 | - | - | - | |
| 処置室2 | 森岡 健 | 岩永 真人 | 星野 傑 | 橘 哲也 | 相原 利男 | - | ||
| 17 | 松丸 聡 | - | - | 横井 隆明 | 林 直輝 | - |